大腸がんで内視鏡治療できるのは約3割にとどまる|「治れば同じ」ではない治療の現実
- 井星陽一郎

- 3月31日
- 読了時間: 5分
更新日:4月1日
「5年生存」の裏にある現実
国立がん研究センターの統計では、大腸がんは日本で年間15万人以上が新たに診断され、5万人以上が死亡する一方、5年相対生存率は71.4%と報告されています(国立がん研究センター「がんの統計」および大腸がんファクトシートの報告)。
この数字が示しているのは、大腸がんが「決して軽い病気ではない」が、「一定数は治癒を十分に目指せる病気でもある」という二面性です。
問題は、その治癒に至るまでの過程が一様ではないことです。
早期に見つかれば内視鏡治療のみで完結しえますが、発見が少し遅れるだけで、外科手術や再発の抑制を狙った抗がん剤治療(術後補助療法)を伴う、はるかに負担の大きい治療へと一気に移行します(JSCCR大腸癌治療ガイドラインに基づく標準治療の方針)。
大腸がんステージIの中でも、内視鏡治療で済むのは少数派です
国立がん研究センターが公表している「院内がん登録 全国集計」では、診断時の大腸がんステージは、
ステージ0 26.7%、
ステージI 19.2%、
ステージII 19.0%、
ステージIII 18.9%、
ステージIV 14.9%
と報告されています(院内がん登録 2022年・2023年全国集計の報告)。0期(大腸がんが表面にとどまっているごく早い段階)と比較的早期のI期を合わせると約46%に達し、数字だけを見ると「かなり早い段階で見つかっている」と感じるかもしれません。
大腸がんが表面にとどまっているごく早い段階(ステージ0)や、表面のすぐ下に浅く入り始めた程度(ステージIの中のT1aという区分)であれば、内視鏡で切除し、お腹を切らずに治療を終えられる可能性が高く、臓器自体を切除せずに温存でき、体への負担も小さく、日常生活への復帰も早くなります(JSCCRガイドラインおよびT1大腸癌多施設研究の報告)。
しかし、ここには見落とされやすい重要な点があり、ステージIで見つかったからといって、内視鏡治療で完結しやすいこの「ごく浅い段階」は、ステージIの中でも少数派(十数%程度)です(T1大腸癌6,000例超を解析した日本多施設研究の報告)。
それとステージ0を合わせたものが、本当に内視鏡だけで完結しやすい大腸がんの段階です。内視鏡で治療可能な大腸がんは全体の約3割前後にとどまると推定されます。つまり、「ステージIならまだ軽い治療で済む」とは限りません。
そこを少しでも越えると、話は大きく変わります。
そこを越えると、大腸がん治療の重さは一気に変わります
内視鏡だけで完結できる段階を越えると、大腸がん治療の中心は腸管切除とリンパ節郭清を伴う手術へ移ります(JSCCRガイドラインのT1大腸癌治療方針)。大腸癌研究会の患者向けガイドラインでは、手術後の退院は一般に10日〜2週間、復職の目安は術後1か月、十分に回復したと感じるのは2〜3か月後が一つの目安とされています。とくに直腸の手術では、排便回数の増加、残便感、便失禁、ガスと便の区別のしにくさなどの後遺症が残ることがあり、病変の位置によっては人工肛門が必要になることもあります。
さらに、病期が進むと手術だけで終わらないことがあります。大腸癌研究会のガイドラインでは、ステージIIIでは、再発率を下げる狙いで、抗がん剤による治療(術後補助化学療法)が勧められ、高リスクのステージIIでも検討されます。患者向けガイドラインでは、一般的には6か月間の点滴または内服治療と説明されています。こうした治療は再発を減らし、生存率を高めるためのものですが、オキサリプラチンを含む治療では手足のしびれが長く残ることがあり、入院、通院、休業が重なれば、医療費だけでなく時間的・経済的負担も大きくなります。
そして何より、病期が進むほど生存率そのものも下がります。国立がん研究センターの院内がん登録生存率集計では、大腸がんの5年生存率(がん以外の死亡の影響をできるだけ取り除いた指標、ネット・サバイバル)は 、
I期92.3%、II期85.5%、III期75.5%、IV期18.3%
と報告されています(院内がん登録生存率集計の報告)。つまり、発見が遅れることの不利益は、単に治療が大がかりになることだけではありません。身体的負担、生活への影響、再発への不安、そして助かる可能性そのものが、段階的に厳しくなっていきます。

本当の「早期発見」を叶えるための唯一の手段
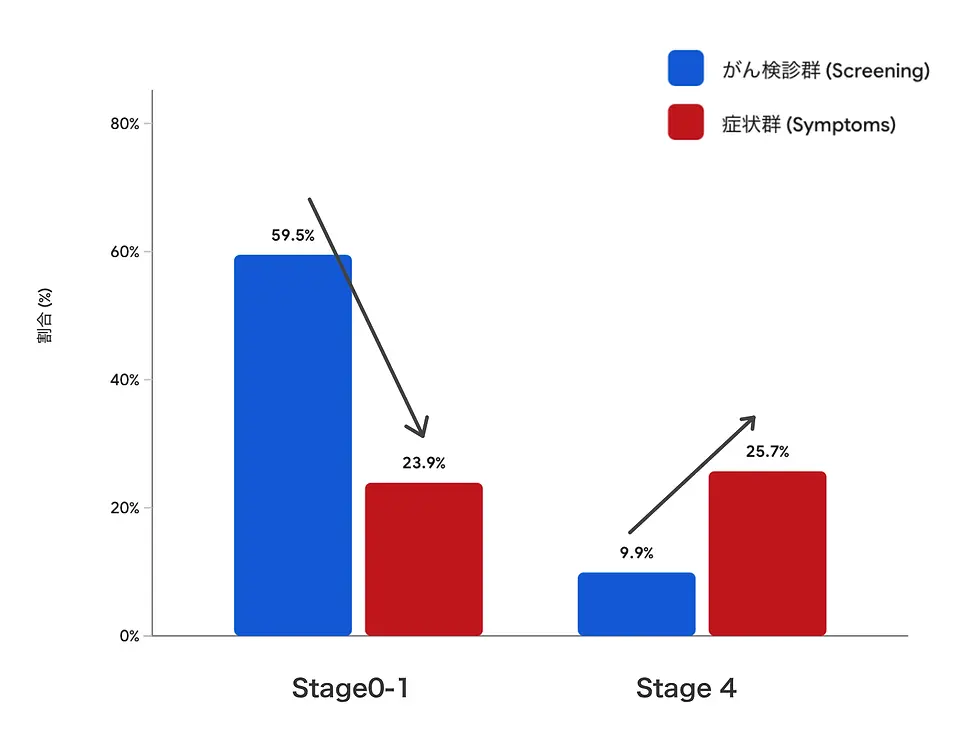
これまでお話ししてきた、お腹を切らずに内視鏡だけで完治できる「ごく浅い段階(ステージ0や、ステージIの一部T1a)」。この段階の大腸がんには、自覚症状が一切ありません。
血便やお腹の張り、便通異常といった何らかの「症状」に気づいてから検査を受けた場合、すでに病変が深く入り込み、外科手術や抗がん剤治療が必要な段階まで進行しているケースが非常に多いのが現実です。
つまり、ご自身の身体への負担を最小限に抑え、元の生活を一切変えずに治癒を目指すためには、
「何の症状もない元気なうちから、大腸カメラ検査を受ける」。
これ以外に確実な方法はありません。
「大腸カメラは痛い、苦しい、恥ずかしい」といったイメージから、どうしても検査を先延ばしにされてしまう方もいらっしゃるでしょう。しかし当院では、これまでに培ってきた2万件以上の内視鏡検査・治療の実績と、専門医としての確かな技術を活かし、苦痛を最小限に抑えた、精度の高い検査を提供しています。
大腸がんは、適切なタイミングで検査を受ければ、防げるがんであり、負担なく治せるがんです。
ご自身の大切な人生の時間を、過酷な治療やその後遺症に奪われないために。そして、ご家族を安心させるために。「まだ症状がない今」こそ、ぜひ一度、大腸カメラ検査をご受診ください。
参考文献・統計データ
1. 国立がん研究センター がん情報サービス
「CANCER STATISTICS IN JAPAN(がんの統計 図表編)」大腸がんの罹患数・死亡数・5年相対生存率
https://ganjoho.jp/public/qa_links/report/statistics/index.html
2. 国立がん研究センター「大腸がんファクトシート 2024」
日本における大腸がんの最新の罹患・死亡統計の概要
https://www.ncc.go.jp/jp/icc/crcfactsheet/index.html
3. 国立がん研究センター がん情報サービス
「院内がん登録 2022年・2023年全国集計報告」大腸がんの診断時病期分布および病期別5年相対生存率
https://ganjoho.jp/public/qa_links/report/hosp_c/index.html
4. Japanese Society for Cancer of the Colon and Rectum (JSCCR) Guidelines 2024 for the Treatment of Colorectal Cancer
早期・T1大腸癌に対する内視鏡治療と外科切除の適応、リンパ節転移リスク、ステージII・IIIに対する術後補助化学療法の標準治療方針
https://pmc.ncbi.nlm.nih.gov/articles/PMC12644182/
5. Long‑Term Outcomes of Additional Surgery After Endoscopic Resection Versus Primary Surgery for T1 Colorectal Cancer
日本27施設・T1大腸癌6,105例を対象とした多施設研究。内視鏡治療単独と追加手術の長期成績の比較
https://cir.nii.ac.jp/crid/1870303266617184000



コメント