大腸がんが見つかるきっかけは?無症状のうちに検診が重要な理由とは
- 井星陽一郎

- 4月4日
- 読了時間: 9分
大腸がんが見つかるきっかけには、大きく分けて3つあります
典型的には、
①便潜血検査で要精密検査となって見つかるケース、
②血便・便秘・腹痛・貧血などの症状をきっかけに見つかるケース、そして
③他の病気で通院中に、検査の流れの中で見つかるケースです。
大腸がんは、どのきっかけで見つかるかによって、その時点の進行度が違いやすいことが知られています。[1-4]
この点がとても重要です。「どんな症状が出るか」を知ることも大切ですが、それ以上に大切なのは、症状が出る前に早めに見つける準備ができているかです。
早期の大腸がんは、無症状が少なくありません
国立がん研究センターでも、早期の大腸がんは無症状で、進行すると血便、便通異常、便が細くなる、残便感、貧血、腹痛、嘔吐などが出現すると説明しています。[2][3] つまり、症状がないことは安心材料と捉えられがちですが、否定材料にはなりません。
大腸は1m超の長い臓器で、部位により大腸がんの特徴に違いがあります。とくに右側大腸(小腸により近く、肛門から遠い)では、大腸がんが進行しても血便に気づきにくく、便通異常が出にくいなど、腹部症状が目立ちにくい、という特徴があります。進行した状態で、貧血や腹部腫瘤のような形で見つかることがあります。一方で左側大腸や直腸では比較的、血便、便通異常、狭小便、腹痛などが出やすくなります。[2][3] しかし、それでも自覚症状が早期に出ることは多くありません。
症状で見つかる大腸がんは、進行していることが多いとされています
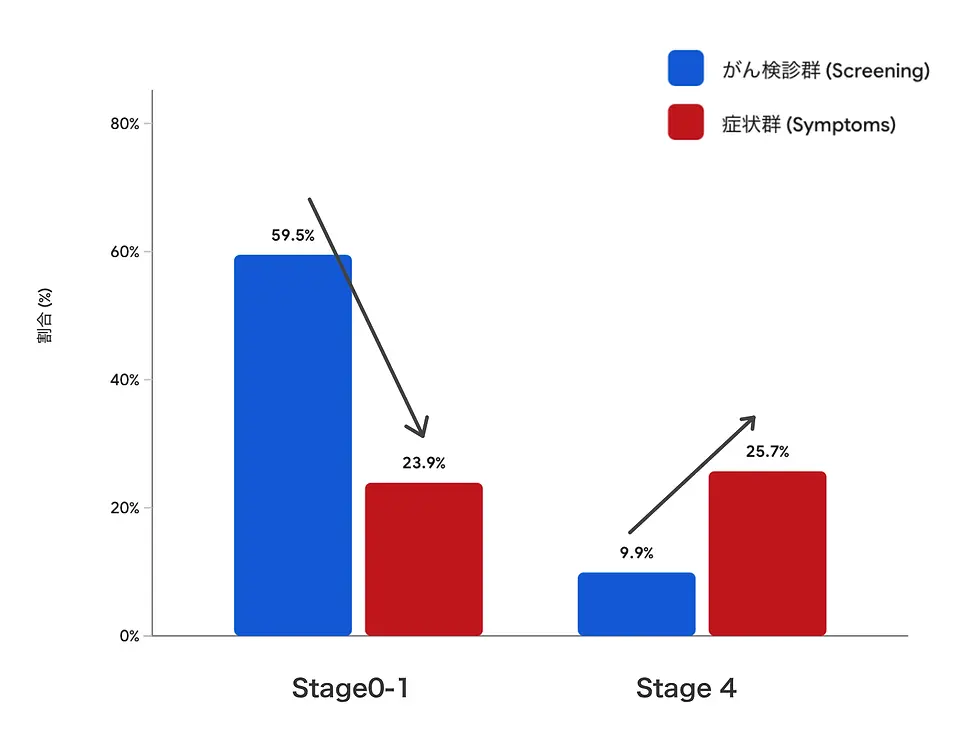
3000例近い大腸がんの患者さんを集計した日本の2施設(京都大学病院、日本赤十字社和歌山医療センター)の研究では、大腸がんが見つかるきっかけ、を3つの診断ルートに分けて比較しています。
第1は、がん検診や健診をきっかけに見つかった🔵 「スクリーニング群」、
第2は、血便や便通異常、腹痛、貧血など大腸がん関連の症状をきっかけに受診して見つかった🔴 「症状群」、
第3は、高血圧・糖尿病・心疾患・他臓器がん・良性消化器疾患など、他の病気で通院中に検査の流れの中で見つかった「フォローアップ群」です。
その中で、Stage 0-1の比較的早期の大腸がんの割合は、
🔵 がん検診群では59.5%、
他疾患で定期通院中に検査を受け見つかった群で57.3%であったのに対し、
🔴 大腸がんの症状を契機みつかった群では23.9%、と少ない結果でした。
逆に、最も進行したStage 4 の大腸がんは
🔵 検診群 9.9%、
フォロー群 12.6%、
🔴 症状群 25.7%でした。
つまり、症状で見つかる群では、進行した状態で見つかる割合がかなり高かったということです。[1]
海外の研究でも同じ方向の結果が出ています。
ドイツの研究では、症状で見つかった大腸がんのうち Stage 1-2 は50%だったのに対し、スクリーニング内視鏡(大腸カメラ)で見つかった群では68%でした。さらに、スクリーニング内視鏡や便潜血検査で見つかった群は、症状で見つかった群より死亡リスクが低い結果でした。[4]
欧州9か国の集団ベース研究でも、
screen-detected 群(がん検診や健診をきっかけ)の5年全生存率は83.4%、
non-screen-detected 群(検診以外がきっかけ)は57.5%でした。[5]
便潜血陽性は、大切な発見の入口です
便潜血検査(FIT)陽性では大腸がんの確率が上がることが報告されており、精密検査は早めに、遅くとも半年以内を一つの目安として考えたいところです。
日本の対策型検診(国や自治体が住民全体を対象に行う、公的ながん検診)として推奨されているのは、40歳以上で年1回の便潜血検査(2日法)です。がん情報サービスでも、対象者は男女とも40歳以上、年1回、検査内容は便潜血検査であり、要精密検査なら必ず精密検査を受けるよう案内されています。通常、精密検査は大腸カメラ(大腸内視鏡)検査です。[6]
便潜血陽性だからといって、すべてが大腸がんというわけではありません。ポリープ、痔、炎症などでも陽性になることがあります。実際のところ、大腸がんでないケースの方が多数です。
ですが、そこで「大したことないだろう」と流してしまうのが危険です。なぜなら、便潜血陽性は、大腸がんや進行腺腫を無症状のうちに拾える大切な入口だからです。[6][7]
実際、免疫学的便潜血検査(FIT)が陽性では、陰性の場合と比較し、大腸がんの確率は約 7〜13倍 ほど高くなると報告されています。[8][9]
便潜血陽性後の精密検査が遅れることも問題です。大規模研究では、FIT陽性後(便潜血陽性後)の内視鏡が6か月を超えて遅れると悪化傾向がみられ、10か月超では大腸がんや進行期診断のリスク上昇がより明確になりました。[7][10] ある系統的レビューでも、9か月超の遅延は大腸がん発見率の上昇と関連していました。[11]
さらに重要なのは、「陽性だったのに結局受けなかった」というケースです。FIT陽性後に大腸内視鏡を受けなかった群では、大腸がん死亡リスクが受けた群より103%高かったと報告されています。[12]
便潜血陽性は、そこで終わりではありません。大腸カメラまで行って初めて、検診が完了します。
血便・便秘・腹痛・腹部膨満感・貧血で見つかるときに知っておきたいこと
症状をきっかけに見つかる大腸がんで多いのは、血便、便秘や下痢などの便通異常、便が細くなる、残便感、腹痛、腹部膨満感、貧血、嘔吐などです。[2][3]
ただし、症状の意味は部位によって少し違います。右側大腸では、便がまだ液状であるため通過障害の症状が出にくく、貧血、倦怠感、腹部のしこりのような形で見つかることがあります。左側大腸や直腸では、血便、便が細くなる、便秘、腹痛、時に腸閉塞様の症状が目立ちやすくなります。[2][3] したがって、「血便がないから大丈夫」とも、「腹痛がないから違う」とも言い切れません。
さらに、救急受診を要する形で見つかる大腸がんは、より不利です。大腸がんの10〜30%が救急発症(腸閉塞などで救急受診して、初めて大腸がんが見つかるケース)で、救急群は進行病期と有意に関連し、しかも大腸がんの病期だけでは説明しきれない不良予後とも関連していました。[13]
症状の段階で受診することは大切ですが、その前に病気を見つけることができるなら、なおよいということです。
一度も大腸カメラを受けたことがない方が、無症状のうちに考えたいこと
ここで強調したいのは、「一度も受けたことがないまま、症状が出るのを待つ」ことの不利さです。もちろん、すべての人に一律に大腸内視鏡を勧める、という話ではありません。日本の対策型検診として明確に推奨されているのは、まず便潜血検査です。[6] ただし、一度も受けたことがない方、家族歴のある方、ポリープ歴のある方、不安材料のある方では、無症状のうちに大腸カメラを個別に考える意味があります。
その根拠の一つは、診断前に内視鏡歴があること自体が、その後の不利な発見ルート(症状が出て、進行した状態でみつかる)を減らしうることです。
平均リスク者を対象とした研究では、無症状の時にすすんで受ける大腸内視鏡(スクリーニング内視鏡)は late-stage CRC( Stage 3+ 4, リンパ節転移あり ± 遠隔転移ありの大腸がん) で診断されるリスクの低下と明確に関連していました。[14]
また、診断前に 大腸内視鏡(colonoscopy) 歴があった人では、大腸がん死亡リスクが低かったという報告もあります。[15]
また、ポリープ切除後などの 定期検査(surveillance colonoscopy )にも意味があります。米国の、前立腺・肺・大腸・卵巣がん検診の追跡研究(PLCO コホート)を用いた研究では、10年間の surveillance colonoscopy により大腸がん発生の約30%が予防されたと推定されています。[16] 「前に一度受けて終わり」ではなく、必要な人に必要な間隔で続けることにも価値があります。
まとめ|大腸がんは、症状が出る前に見つかるルート(検診)を大切にしたい病気です
大腸がんは、どんなきっかけで見つかるかによって、その時点の進行度が違いやすい病気です。血便、便秘、腹痛、腹部膨満感、貧血などの症状で見つかることもありますが、症状で見つかる群では進行している割合が高いことが報告されています。一方で、便潜血陽性後の精密検査、無症状のうちの内視鏡、他疾患フォロー中の偶発的発見などは、早期発見につながりやすいルートです。[1][4][5]
したがって、基本は40歳を過ぎたら毎年の便潜血検査、そして陽性なら必ず大腸カメラです。[6] そのうえで、一度も大腸カメラを受けたことがない方、家族歴がある方、ポリープ歴がある方では、症状が出るのを待たず、無症状のうちに相談する意味もあります。大腸がんの対策としては、「症状が出たら考える病気」ではなく、症状が出る前に見つけることのできる定期検査を大切にしたいです。[6][14-16]
検査を受けるタイミングや必要性は、年齢や家族歴、これまでの検査歴によって変わりますので、『自分はどうしたら良いか』は、ぜひ一度医療機関でご相談ください。
参考文献
Agatsuma N, Utsumi T, Nishikawa Y, et al. Stage at diagnosis of colorectal cancer through diagnostic route: Who should be screened? World J Gastroenterol. 2024;30(10):1368-1376. doi:10.3748/wjg.v30.i10.1368.
国立がん研究センター中央病院. 大腸がんの症状について.
国立がん研究センター中央病院. 大腸がんとは.
Brenner H, Jansen L, Ulrich A, et al. Survival of patients with symptom- and screening-detected colorectal cancer. Oncotarget. 2016;7:44695-44704.
Cardoso R, Guo F, Heisser T, et al. Overall and stage-specific survival of patients with screen-detected colorectal cancer in European countries: A population-based study in 9 countries. Lancet Reg Health Eur.2022;21:100458. doi:10.1016/j.lanepe.2022.100458.
国立がん研究センター がん情報サービス. 大腸がん(結腸がん・直腸がん) 予防・検診/大腸がん検診について.
Corley DA, Jensen CD, Quinn VP, et al. Association Between Time to Colonoscopy After a Positive Fecal Test and Risk of Colorectal Cancer Stage at Diagnosis. JAMA. 2017.
Elsafi SH, et al. Clin Exp Gastroenterol. 2015;8:279-284.
Lee JK, et al. Ann Intern Med. 2014;160(3):171-181.
Lee YC, Fann JC, Chiang TH, et al. Time to Colonoscopy and Risk of Colorectal Cancer in Patients With Positive Results From Fecal Immunochemical Tests. Clin Gastroenterol Hepatol. 2019.
Forbes N, Hilsden RJ, Martel M, et al. Association Between Time to Colonoscopy After Positive Fecal Testing and Colorectal Cancer Outcomes: A Systematic Review. Clin Gastroenterol Hepatol. 2021.
Zorzi M, Battagello J, Selby K, et al. Non-compliance with colonoscopy after a positive faecal immunochemical test doubles the risk of dying from colorectal cancer. Gut. 2022.
Golder AM, Nunn A, Bryant T, et al. Determinants of emergency presentation in patients with colorectal cancer: a systematic review and meta-analysis. Sci Rep. 2022.
Doubeni CA, Weinmann S, Adams K, et al. Screening colonoscopy and risk of incident late-stage colorectal cancer diagnosis in average-risk adults: a nested case-control study. Gut. 2013.
Li M, Olver I, Keefe D, et al. Pre-diagnostic colonoscopies reduce cancer mortality - results from linked population-based data in South Australia. BMC Cancer. 2019;19:856. doi:10.1186/s12885-019-6092-4.
Pinsky PF, Schoen RE, Weissfeld JL, et al. Contribution of Surveillance Colonoscopy to Colorectal Cancer Incidence Reduction. Clin Gastroenterol Hepatol. 2020.




コメント